El diagnóstico y tratamiento del Parkinson va mucho más allá de los problemas del movimiento
La enfermedad de Parkinson es la segunda enfermedad neurodegenerativa más frecuente, llegando a afectar al 3% de las personas mayores de 60 años. Eso es, la edad es uno de los principales factores de riesgo a desarrollar Parkinson, pero un 10% de los casos los presentan personas menores de 40 años en forma de enfermedad de Parkinson de inicio temprano o juvenil.
A pesar de que el diagnóstico clínico del Parkinson se realiza en base a la presencia de los síntomas motores cardinales que definen esta enfermedad (temblor de reposo, lentitud, rigidez), a día de hoy resulta ampliamente reconocido que el Parkinson asocia toda una serie de complicaciones “no motoras”. Estas complicaciones no motoras son en muchos casos infradiagnosticadas o poco comprendidas a pesar de que son los síntomas que causan mayor impacto en la calidad de vida de los pacientes y cuidadores. Entre estos síntomas, destacan las alteraciones conductuales o de tipo psiquiátrico, los problemas de memoria y el deterioro cognitivo, los trastornos del sueño o los síntomas gastrointestinales.
La causa principal de la enfermedad de Parkinson la encontramos en la pérdida de un tipo de neuronas encargadas de producir un neurotransmisor denominado dopamina. Los neurotransmisores son substancias químicas que permiten la comunicación entre neuronas, por ello, la falta de estas altera el funcionamiento normal del sistema nervioso. En el caso de la enfermedad de Parkinson cabe tener en cuenta que la pérdida de las neuronas dopaminérgicas afecta de manera muy prominente el funcionamiento de una serie de estructuras que tenemos en el interior de nuestro cerebro denominadas los ganglios basales.
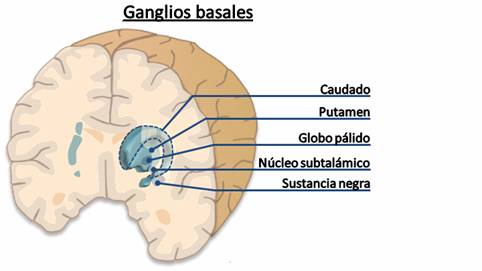
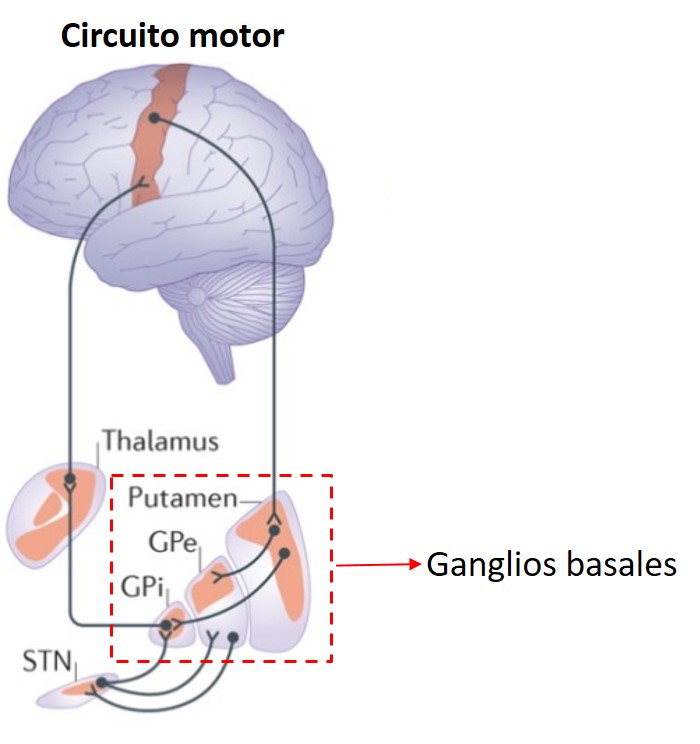
Estas estructuras están conectadas con una serie de territorios de nuestro cerebro que son fundamentales para el óptimo control del movimiento formando lo que denominamos el circuito motor. Dado que los ganglios basales no consiguen funcionar correctamente porque el tono dopaminérgico está alterado, todo el circuito motor muestra un comportamiento alterado, dando lugar a la aparición de los síntomas motores de la enfermedad.
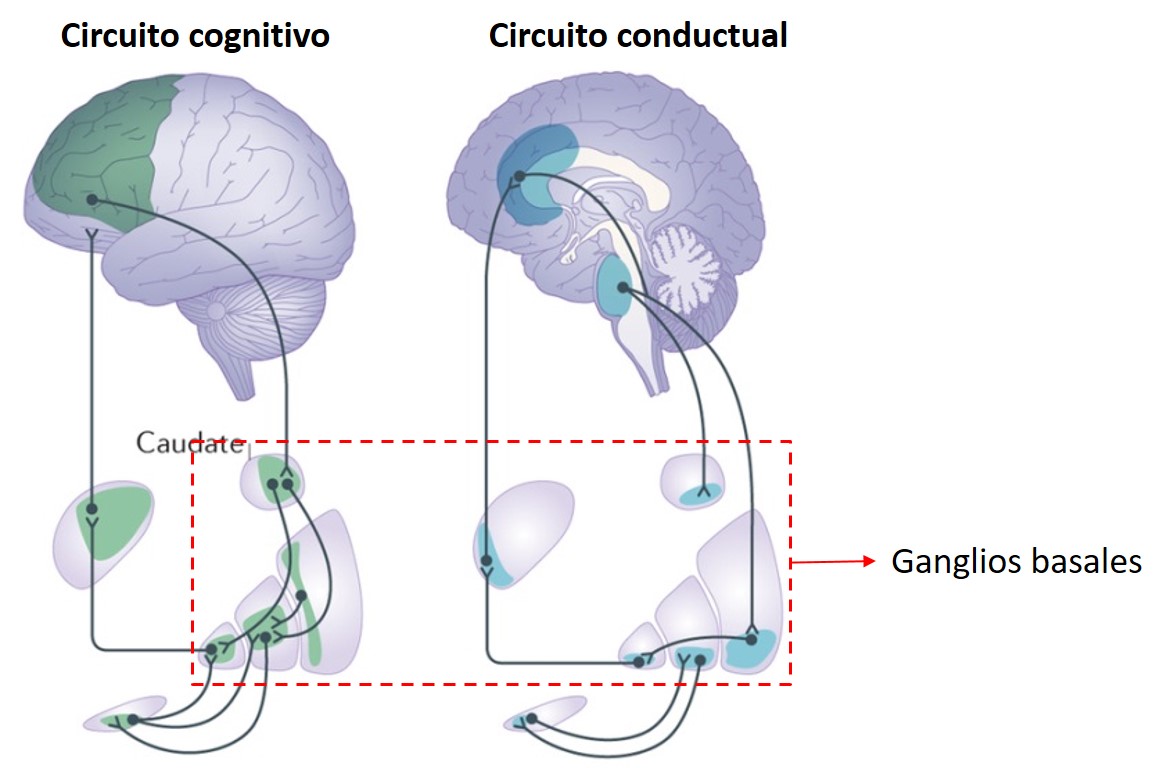
Estos ganglios basales pero, no solo están conectados con áreas motoras de nuestro cerebro sino que forman distintos circuitos que los conectan con otros territorios que no juegan un papel fundamental en el movimiento pero si en la cognición (memoria, atención,…) y conducta (motivación, estado de ánimo,…). Por ello, en una enfermedad como el Parkinson donde existe una progresiva afectación de los ganglios basales y sus circuitos, es esperable que los pacientes manifiesten no solo síntomas motores sino también otros síntomas consecuencia del mal funcionamiento de estos otros circuitos.
Síntomas conductuales en la enfermedad de Parkinson
Mas de la mitad de los pacientes con enfermedad de Parkinson presenta síntomas depresivos en algún momento a lo largo del curso de la enfermedad, siendo en algunos casos el primer síntoma que el paciente detectó incluso de 2 a 5 antes de que apareciesen los primeros problemas motores. La alta prevalencia de estos síntomas en la enfermedad de Parkinson sugiere que la enfermedad podría dañar zonas cerebrales indispensables en la regulación del ánimo. A pesar de ello, estos síntomas no aparecen en todos los pacientes. Paralelamente, el estrés y malestar psicológico derivado del diagnóstico también es una importante variable a tener en cuenta para en muchos casos explicar la sintomatología depresiva como un fenómeno reactivo al proceso post-diagnóstico.
La pérdida de la motivación y del interés o apatía es también un síntoma muy frecuente en esta enfermedad que generalmente se confunde con depresión a pesar de que son dos entidades distintas. El paciente apático no siente tristeza ni bajo ánimo, pero si muestra una pérdida del interés hacia cosas que antes le resultaban importantes, no tiene iniciativa y muestra aplanamiento emocional. Es por ello frecuente que los pacientes con apatía puedan pasar largas horas sin hacer nada y solo interactúen brevemente cuando se les exige o estimula. En otros casos, los pacientes apáticos muestran una marcada indiferencia por lo que sucede a su alrededor.
En la misma esfera de los trastornos de la motivación, con una prevalencia estimada cercana al 20% de los pacientes encontramos aquellos casos en los que se desarrolla una excesiva motivación para realizar determinadas acciones, eso es, algo parecido a una obsesión. Específicamente, los pacientes tratados con un tipo de fármacos denominados agonistas dopaminérgicos tienen un cierto riesgo a desarrollar lo que denominamos Trastornos del Control de los Impulsos (TCI). Estos pacientes desarrollan una necesidad difícil de controlar para realizar actividades o conductas que les resultan placenteras con independencia del daño que esto les pueda causar a ellos o a terceras personas. Con frecuencia, el tipo de conductas que se suelen convertir en problemáticas son todas aquellas que tienen que ver con el placer, como puede ser comer, comprar, los juegos de azar, el sexo o ciertos pasatiempos. En este sentido, los pacientes que desarrollan TCI pueden presentar una necesidad imperante por comprar y gastar mas dinero del que disponen en cosas innecesarias (compras compulsivas), necesitar comer de manera compulsiva, obsesionarse con el sexo (hipersexualidad), desarrollar una adicción al juego (ludopatía) o pasar muchas horas inmersos en determinados pasatiempos (montar y desmontar objetos, realizar manualidades,…). Este tipo de problemáticas conductuales generan un enorme estrés y malestar tanto en pacientes como cuidadores además del impacto económico que pueden suponer. Por ello, identificarlos y comentarlos con los profesionales resulta fundamental con tal de implementar modificaciones en el tratamiento que permitan eliminar este tipo de conductas.
La ansiedad, sea en forma de preocupaciones excesivas e incapacitantes o episodios intensos de pánico, afecta al 35% de los pacientes con enfermedad de Parkinson. Esta ansiedad suele asociar episodios de intenso malestar físico, opresión en el pecho, sudoración, malestar estomacal y miedo. En algunos casos, esta ansiedad se asocia a los periodos de on y off que estos pacientes tienen y generalmente tiene un impacto claramente negativo sobre el temblor y la marcha. Eso es, la ansiedad suele incrementar el temblor y las dificultades para caminar.
Las ilusiones y alucinaciones, generalmente visuales, pueden ser también un síntoma típico de la enfermedad de Parkinson. Algunos pacientes experimentan, des de etapas tempranas de la enfermedad, sensaciones de presencia, como si hubiese alguien justo detrás o visiones fugaces de sombras que pasan por los laterales sin que lleguen a reconocer realmente nada en particular. En otros casos, se pueden experimentar alteraciones en la percepción de las formas, como si estas se deformasen o se moviesen. Algunos pacientes experimentan también movimientos en objetos inanimados, como pueden ser manchas que se desplazan o pomos de las puertas que se mueven. Todos estos fenómenos corresponden a lo que denominamos alucinaciones menores. Estas alucinaciones pueden volverse más complejas, presentándose en forma de visiones de animales o de persones con las que incluso algunos pacientes parecen interactuar.
La existencia de alucinaciones menores es un fenómeno muy frecuente en la enfermedad de Parkinson que se puede encontrar en cerca del 30% de los pacientes pero que en muchos casos pasa inadvertido dado que el paciente no suele explicarlo si no se le pregunta. Si bien las alucinaciones menores no se han relacionado de manera directa con mayores dificultades a nivel cognitivo o mental, las alucinaciones mas complejas y la pérdida de la capacidad para reconocer que estas visiones no son reales se asocia con cambios cognitivos importantes.
Síntomas cognitivos en la enfermedad de Parkinson
Una parte muy importante de nuestro cerebro denominada región dorso-lateral de la corteza prefrontal juega un papel fundamental en una serie de procesos mentales llamados funciones ejecutivas. Estos procesos incluyen la capacidad de razonamiento abstracto, planificación, organización, mantenimiento de la atención o flexibilidad mental. Esta zona del cerebro pero, también se encarga de “dirigir” como deben operar otros procesos mentales como es la memoria, la percepción o el lenguaje. Esta zona del cerebro recibe una gran cantidad de conexiones dopaminérgicas des de los ganglios basales. Por ello, en la enfermedad de Parkinson, muy frecuentemente encontramos dificultades a nivel de estas funciones ejecutivas. Ello traduce en que una amplia proporción de pacientes experimentan que su memoria ya no funciona igual de bien, les cuesta más mantener la atención o no consiguen ser igual de resolutivos ante los problemas. A pesar de que muchas de estas dificultades son benignas y forman parte del curso natural de la enfermedad de Parkinson, una proporción importante de pacientes cercana al 35% de los casos puede presentar a los pocos años posteriores al diagnostico problemas mas marcados a nivel intelectual. Obviamente los pacientes viven la existencia de estos problemas con una enorme preocupación ante la posibilidad de que estén desarrollando un proceso demencial. Estas alteraciones iniciales, pero, no constituyen una demencia sino una entidad que denominamos deterioro cognitivo leve. La determinación o diagnóstico del deterioro cognitivo leve se realiza a través de la exploración neuropsicológica realizada por parte de especialistas en enfermedad de Parkinson. A través de este procedimiento, se consiguen objetivar el tipo de alteraciones que presenta el paciente y si estas suponen de forma clara un deterioro cognitivo leve.
Si bien muchos pacientes pueden desarrollar deterioro cognitivo leve en algún momento a lo largo de la enfermedad, en muchos casos este proceso no evoluciona de manera significativa. En otros casos, los pacientes con enfermedad de Parkinson experimentan una progresión en la pérdida de sus capacidades intelectuales llegando a presentar alteraciones compatibles con el diagnóstico de demencia. Nuevamente, el procedimiento necesario para establecer el diagnóstico de una posible demencia asociada a la enfermedad de Parkinson es la exploración neuropsicológica.
A día de hoy, el conocimiento de los cambios cognitivos que acontecen o pueden acontecer a lo largo de la enfermedad de Parkinson es muy notable. Eso permite que los profesionales puedan identificar en pacientes con signos leves de deterioro cognitivo el riesgo a desarrollar demencia en el futuro. Para el tratamiento del deterioro cognitivo en la enfermedad de Parkinson no existen a día de hoy fármacos específicos a pesar de que se están realizando enormes esfuerzos en su desarrollo y existen ensayos clínicos en activo. Las terapias de estimulación cognitiva temprana y continuada aparecen como una alternativa interesante para maximizar el óptimo rendimiento cognitivo de los pacientes con cambios cognitivos leves y por ello este tipo de terapia debe ser tenida en consideración.
En conclusión, la enfermedad de Parkinson es una enfermedad que va mucho mas allá de los problemas del movimiento. Los cambios cognitivos y los problemas conductuales pueden ser el síntoma central o que genera mas preocupación en muchos pacientes y son en muchos casos poco comprendidos incluso por parte de los profesionales que se dedican a esta enfermedad.